Po co szukać masażu przy dyskopatii?
Osoba z dyskopatią zwykle ma jeden cel: mniej bólu i więcej swobody ruchu, bez pogarszania stanu kręgosłupa. Masaż kusi jako szybka ulga, ale przy przepuklinie krążka międzykręgowego granica między pomocą a szkodą bywa cienka. Kluczowe jest zrozumienie, jakiego efektu można oczekiwać, w jakiej fazie choroby masaż ma sens oraz jakie techniki są bezpieczne przy konkretnych objawach.
masaż przy dyskopatii lędźwiowej, dyskopatia a ból pleców, masaż kręgosłupa a przepuklina, przeciwwskazania do masażu kręgosłupa, masaż a rwa kulszowa, techniki masażu przy dyskopatii, bezpieczny masaż lędźwi i karku, rehabilitacja i masaż kręgosłupa, masaż tkanek głębokich a dyskopatia, autoterapia i pozycje odciążające kręgosłup, błędy przy masażu kręgosłupa, kiedy iść do lekarza zamiast na masaż
Dyskopatia w pigułce: co się naprawdę dzieje w kręgosłupie
Krążek międzykręgowy – budowa i rola
Kręgosłup nie jest „słupem kości”, tylko ruchomą konstrukcją złożoną z kręgów i elastycznych „poduszek” między nimi. Taką poduszką jest krążek międzykręgowy. Zbudowany jest z dwóch podstawowych elementów:
- pierścień włóknisty – zewnętrzny, wytrzymały „pierścień” z włókien kolagenowych, który utrzymuje wszystko w całości,
- jądro miażdżyste – miększy, żelowy środek o dużej zawartości wody, działający jak amortyzator.
Krążek międzykręgowy:
- amortyzuje wstrząsy i obciążenia w czasie chodzenia, dźwigania, skłonów,
- umożliwia zginanie, prostowanie i rotację kręgosłupa,
- rozkłada siły działające na kręgi w miarę równomiernie.
W zdrowym krążku jądro miażdżyste pozostaje dobrze nawodnione i sprężyste, a pierścień włóknisty jest szczelny. Z wiekiem, przeciążeniami i mikrourazami dochodzi jednak do zmian strukturalnych, które nazywamy ogólnie dyskopatią.
Od „zwyrodnienia” do przepukliny – podstawowe etapy
Dyskopatia to szeroki termin. Obejmuje zarówno niewielkie zużycie krążka, jak i pełnoobjawową przepuklinę uciskającą nerw. W uproszczeniu można wyróżnić kilka etapów:
- odwodnienie (degeneracja) krążka – jądro miażdżyste traci wodę, krążek robi się bardziej „płaski” i mniej elastyczny,
- pęknięcia pierścienia włóknistego – w zewnętrznej części krążka pojawiają się mikropęknięcia, przez które jądro zaczyna uwypuklać się na zewnątrz,
- protruzja (wypuklina) krążka – krążek „wybrzusza się” poza swój normalny obrys, ale pierścień nie jest jeszcze całkowicie przerwany,
- ekstruzja / przepuklina – jądro miażdżyste przedostaje się przez pęknięty pierścień i może uciskać korzeń nerwowy lub kanał kręgowy,
- sekwestracja – oderwany fragment jądra przemieszcza się w kanale kręgowym; to zaawansowany etap, często wymagający pilnej diagnostyki.
Odwodnienie i niewielka protruzja nie muszą dawać objawów. Część osób ma „na papierze” dyskopatię, a nie odczuwa bólu. Z kolei niewielka przepuklina w newralgicznym miejscu potrafi powodować bardzo silną rwę kulszową lub rwę barkową.
Ból: kiedy „boli krążek”, a kiedy nerw
Przy dyskopatii źródło bólu może być różne. Nie zawsze chodzi o sam krążek. Dla planowania masażu ma to duże znaczenie.
Możliwe źródła bólu przy dyskopatii:
- struktury krążka – w pierścieniu włóknistym znajdują się włókna nerwowe. Pęknięcia i stan zapalny tej okolicy generują ból miejscowy, zwykle w jednym segmencie pleców lub karku,
- korzeń nerwowy – ucisk przez przepuklinę lub obrzęk w kanale kręgowym powoduje ból promieniujący wzdłuż nerwu: do nogi (rwa kulszowa), uda (rwa udowa), ręki (rwa barkowa),
- mięśnie i powięź – organizm broni się przed bólem, „uszkodzony” segment kręgosłupa otaczają mocno napięte mięśnie. To napięcie samo w sobie może być bardzo bolesne, niezależnie od ucisku na nerw,
- stawy międzywyrostkowe – małe stawy łączące kręgi. Przy dyskopatii często są przeciążone i mogą dawać ból kłujący, nasilający się przy określonych ruchach.
Dyskopatia lędźwiowa częściej daje:
- ból w dolnej części pleców,
- bóle promieniujące do pośladka, uda, łydki, stopy,
- drętwienia, mrowienia, osłabienie siły mięśni w nodze.
Dyskopatia szyjna (w odcinku karku) bywa związana z:
- bólem karku i między łopatkami,
- promieniowaniem do barku, ramienia, przedramienia i dłoni,
- mrowieniem palców, osłabieniem siły chwytu.
Im wyraźniejsze objawy neurologiczne (silna rwa, drętwienie w konkretnym obszarze, osłabienie mięśni), tym ostrożniej trzeba podchodzić do masażu w bezpośredniej okolicy przepukliny. W takich sytuacjach priorytetem jest diagnostyka u neurologa czy ortopedy, a masaż ma znaczenie uzupełniające i musi być dobrze przemyślany.
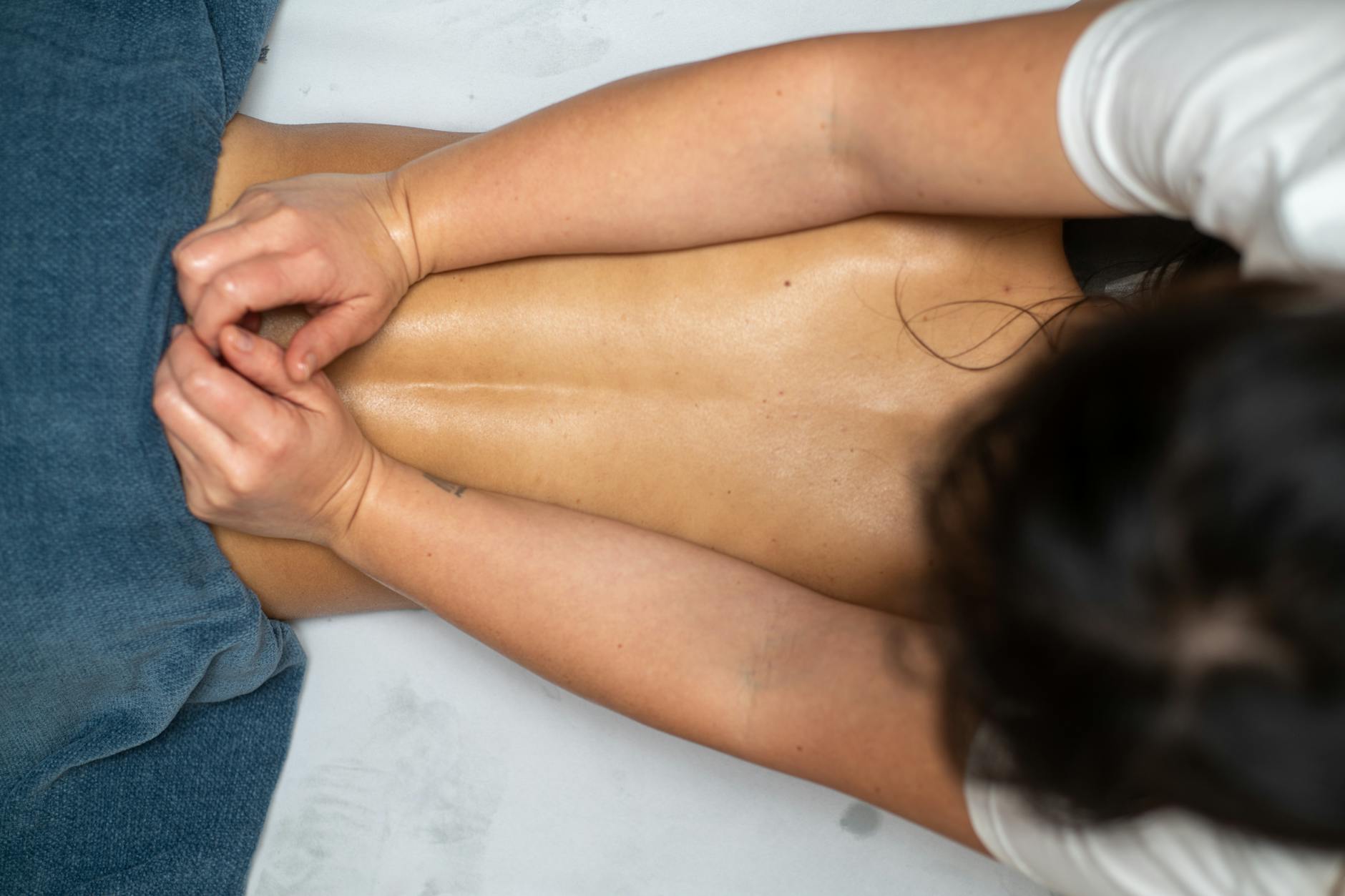
Czy masaż „cofa” dyskopatię? Fakty kontra obiegowe opinie
Czego masaż nie jest w stanie zrobić z krążkiem
W praktyce często pojawia się oczekiwanie, że „dobry masażysta nastawi kręgosłup” albo „wciśnie dysk na miejsce”. Tego typu wizje nie mają pokrycia w anatomii i biomechanice. Krążek międzykręgowy znajduje się głęboko, między trzonami kręgów, otoczony więzadłami, stawami i warstwami mięśni.
Masaż, nawet bardzo głęboki, nie jest w stanie:
- mechanicznie „wcisnąć z powrotem” jądra miażdżystego do środka krążka,
- skleić pękniętego pierścienia włóknistego,
- usunąć przepukliny krążka międzykręgowego,
- odtworzyć wysokości krążka jak „wymiana części” w maszynie.
Ciało samo ma zdolność adaptacji i częściowej „resorpcji” fragmentów przepukliny w długim okresie, ale to proces biologiczny, a nie efekt ugniatania tkanek. Masażysta nie ma bezpośredniego dostępu do jądra miażdżystego. Manualny nacisk na mięśnie przykręgosłupowe nie przesuwa krążka, tylko wpływa na napięcie tkanek miękkich i odczuwanie bólu.
Jeśli ktoś obiecuje, że jednym „mocnym nastawieniem” cofnie wielopoziomową dyskopatię, lepiej zachować dystans. Z kręgosłupem, w którym jest przepuklina, manipulacje o dużej sile i bez diagnostyki mogą wręcz zwiększyć dolegliwości.
Co masaż może realnie poprawić
To, że masaż nie cofa dyskopatii mechanicznie, nie znaczy, że jest bezużyteczny. Przy dobrze postawionej diagnozie i odpowiedniej fazie choroby może być ważnym elementem terapii.
Realne korzyści masażu przy dyskopatii:
- zmniejszenie napięcia mięśniowego – przewlekłe napięcie mięśni przykręgosłupowych, pośladkowych czy karku często odpowiada za znaczną część bólu. Rozluźnienie tych struktur może wyraźnie zmniejszyć dolegliwości,
- poprawa ukrwienia tkanek – lepsze krążenie to szybsze usuwanie produktów przemiany materii, mniejszy stan zapalny w tkankach miękkich, lepsze odżywienie struktur otaczających kręgosłup,
- wpływ na układ nerwowy – dotyk, ucisk i rytmiczne ruchy działają na receptory czucia, co może „przygasić” sygnały bólowe płynące do mózgu (mechanizm tzw. bramki bólowej),
- poprawa ruchomości – rozluźnienie powięzi i mięśni wokół bolesnego segmentu pozwala wykonać ruch z mniejszym oporem i bólem,
- redukcja stresu i napięcia ogólnego – przewlekły ból pleców nasila się przy stresie. Masaż relaksacyjny potrafi przerwać błędne koło: ból → stres → większe napięcie mięśni → nasilenie bólu.
Dzięki tym efektom masaż przy dyskopatii może:
- zmniejszyć odczuwany ból (szczególnie ten „mięśniowy”),
- ułatwić wykonywanie zaleconych ćwiczeń rehabilitacyjnych,
- ograniczyć epizody przeciążenia w przyszłości, jeśli łączy się go z ruchową profilaktyką.
Ból „dyskopatyczny” a ból mięśni – jak je odróżnić w praktyce
Bardzo często osoba z dyskopatią ma jednocześnie ból z ucisku na nerw i ból wynikający ze sztywności mięśni. Dla doboru masażu przydatne jest przyjrzenie się kilku cechom dolegliwości:
- Ból promieniujący wzdłuż nogi/ręki, z wyraźną linią promieniowania, drętwieniem, mrowieniem – zwykle wskazuje na podrażnienie nerwu (rwa kulszowa, rwa barkowa),
- Ból miejscowy, rozlany, „rozlewający się” w obrębie karku, barków, pośladków – częściej to napięte mięśnie i powięź,
- Ból zmieniający się przy ułożeniu (np. ulga w pozycji leżenia z nogami wyżej) może mieć komponentę ucisku na nerw, ale sztywne mięśnie również reagują na ułożenie,
- Ból przy dotyku, ucisku mięśni – jeśli lekkie uciśnięcie mięśnia wywołuje wyraźny ból, a inne miejsca są mniej wrażliwe, to wskazuje na udział punktów spustowych i napięcia mięśniowego.
Dobry masażysta lub fizjoterapeuta bada dotykiem, które struktury są najbardziej tkliwe, a które dają ból promieniujący. Na tej podstawie planuje rodzaj i intensywność masażu. Gdy dominuje silna rwa, masaż bezpośrednio na odcinek lędźwiowy/szyjny zwykle się ogranicza, natomiast pracuje się bardziej z okolicami pośrednimi i pozycjami odciążającymi.
Granica kompetencji: masażysta, fizjoterapeuta, lekarz
Masażysta pracuje głównie z tkankami miękkimi. Nie stawia rozbudowanych diagnoz medycznych i nie powinien obiecywać „wyleczenia dysku”. W przypadku dyskopatii szczególnie ważne jest, żeby wiedział, kiedy odesłać pacjenta dalej.
Do neurologa lub ortopedy koniecznie, jeśli:
- ból pojawił się nagle po urazie (upadek, wypadek komunikacyjny, dźwignięcie dużego ciężaru z wyraźnym „strzałem” w plecach),
- ból nasila się szybko mimo odpoczynku,
- pojawiają się zaburzenia czucia, osłabienie siły mięśni, problemy z chodzeniem,
- występują zaburzenia zwieraczy (nietrzymanie moczu, stolca, zatrzymanie moczu),
- towarzyszy temu gorączka, silne osłabienie, niewyjaśniona utrata masy ciała.
Fizjoterapeuta natomiast planuje całościową rehabilitację: ćwiczenia, pozycje odciążające, edukację ruchową. Masaż bywa jednym z narzędzi w rękach fizjoterapeuty, ale nie jedynym i nie najważniejszym. Przy dyskopatii celem nadrzędnym jest przywrócenie jak najlepszej funkcji, a nie tylko chwilowa ulga po zabiegu.

Kiedy masaż przy dyskopatii ma sens, a kiedy jest ryzykiem
Faza ostra – masaż bardzo ostrożnie lub wcale
Faza ostra to moment, gdy ból jest intensywny, często „rozrywa”, uniemożliwia normalne funkcjonowanie. Typowy obraz: nagły ból lędźwi z promieniowaniem do nogi, trudność w chodzeniu, problemy z pochyleniem się, czasem niemożność znalezienia wygodnej pozycji. Podobnie bywa w dyskopatii szyjnej – silny ból karku, ograniczenie obrotu głowy, promieniowanie do ręki.
W tej fazie:
- w okolicy zmienionej chorobowo toczy się stan zapalny i obrzęk,
- korzeń nerwowy jest bardzo wrażliwy na drażnienie,
- niewielka zmiana ciśnienia w kanale kręgowym może nasilić objawy.
Najczęściej zadawane pytania (FAQ)
Czy masaż jest bezpieczny przy dyskopatii lędźwiowej?
To zależy od fazy dyskopatii i aktualnych objawów. Przy przewlekłych bólach pleców, bez silnej rwy kulszowej i bez objawów neurologicznych (osłabienie mięśni, znaczne drętwienia), dobrze dobrany masaż tkanek miękkich zwykle jest bezpieczny i może wyraźnie zmniejszyć napięcie mięśni wokół odcinka lędźwiowego.
Przy ostrej fazie z promieniowaniem bólu do nogi, nasilonym drętwieniem lub osłabieniem siły w kończynie, masaż w okolicy samej przepukliny trzeba traktować bardzo ostrożnie. Wtedy pierwszym krokiem powinna być konsultacja lekarska (neurolog, ortopeda), a dopiero później planowanie delikatnej terapii manualnej jako uzupełnienia rehabilitacji.
Czy masaż może cofnąć przepuklinę dysku lub „nastawić” kręgosłup?
Masaż nie cofa przepukliny i nie „wciska” dysku na miejsce. Krążek międzykręgowy leży głęboko, między kręgami, otoczony więzadłami i stawami – terapeuta nie ma do niego bezpośredniego dostępu. Ugniatanie mięśni nie jest w stanie skleić pękniętego pierścienia włóknistego ani usunąć fragmentu jądra miażdżystego.
To, co organizm może zrobić sam, to częściowo „wchłonąć” fragment przepukliny w dłuższym czasie dzięki procesom zapalno-naprawczym. Masaż wspiera ten proces pośrednio: zmniejsza napięcie mięśni, poprawia krążenie, obniża poziom bólu, dzięki czemu łatwiej wprowadzić ćwiczenia i zmianę nawyków obciążających kręgosłup.
Jakie techniki masażu są najlepsze przy dyskopatii?
Najczęściej stosuje się techniki, które skupiają się na tkankach miękkich, a nie na „manipulacjach” kręgosłupa. Sprawdza się zwłaszcza:
- łagodny lub średni masaż tkanek głębokich mięśni przykręgosłupowych, pośladków, bioder, karku,
- praca na powięzi (rolowanie, rozciąganie, delikatne rozklejanie zrostów),
- terapia punktów spustowych w nadmiernie napiętych mięśniach,
- masaż relaksacyjny i przeciwbólowy w obszarach kompensacji (np. pośladki, obręcz barkowa).
Przy dyskopatii zdecydowanie unika się gwałtownych, silnych manipulacji o dużym zakresie ruchu wykonywanych „na siłę”, zwłaszcza w odcinku szyjnym i lędźwiowym. Dobrą praktyką jest łączenie masażu z ćwiczeniami stabilizującymi i edukacją dotyczącą bezpiecznego ruchu na co dzień.
Kiedy z dyskopatią lepiej iść do lekarza zamiast na masaż?
Masaż nie zastępuje diagnostyki. Bezwzględnym wskazaniem do pilnej konsultacji lekarskiej (a nie masażu) są:
- nagłe osłabienie siły w nodze lub ręce (np. „uciekanie” nogi, opadanie stopy),
- problemy z trzymaniem moczu lub stolca, drętwienie w okolicy krocza,
- gwałtownie narastający ból pleców z promieniowaniem, którego nie łagodzą leki i odpoczynek,
- gorączka, dreszcze, znaczne osłabienie połączone z bólem kręgosłupa.
Przy „zwykłej” rwie kulszowej lub barkowej, zanim zapiszesz się na masaż, również rozsądnie jest skonsultować się z lekarzem lub fizjoterapeutą. Na podstawie badania klinicznego i ewentualnych badań obrazowych specjalista dobierze właściwe leczenie, a masaż wskaże jako element uzupełniający, gdy będzie na to dobry moment.
Czy masaż przy rwie kulszowej z dyskopatii nie pogorszy stanu?
Źle dobrany, zbyt mocny masaż w okolicy ostro podrażnionego korzenia nerwowego może nasilić objawy – zwłaszcza jeśli terapeuta pracuje agresywnie bez wcześniejszej diagnozy. Duża siła, intensywne uciski w miejscu bólu „korzeniowego” czy gwałtowne ruchy trakcyjne zdecydowanie nie są wskazane przy ostrej rwie.
Bezpieczniejszym podejściem w ostrym okresie jest praca pośrednia: delikatne rozluźnianie napiętych mięśni pośladków, biodra, odcinka piersiowego, łagodne techniki przeciwbólowe, pozycje odciążające (np. leżenie na boku z poduszką między kolanami). W miarę wyciszania objawów neurologicznych można stopniowo wprowadzać bardziej zdecydowaną pracę na tkankach miękkich.
Jak odróżnić ból „od dysku” od bólu mięśni, który pomoże rozmasować?
Ból „korzeniowy” (od ucisku nerwu) zwykle:
- promieniuje wzdłuż konkretnej trasy – do pośladka, uda, łydki, stopy lub do barku, przedramienia, dłoni,
- może być ostry, palący, „prądowy”,
- często towarzyszy mu drętwienie, mrowienie, czasem osłabienie siły mięśni w określonym obszarze.
Ból głównie mięśniowo-powięziowy:
- jest bardziej miejscowy, „rozlany” w jednym rejonie pleców lub karku,
- nasila się przy długim siedzeniu, stresie, po wysiłku,
- często czuć twarde, bolesne pasma lub „guzki” w mięśniach, które reagują na dotyk.
Masaż najlepiej sprawdza się w redukcji właśnie tego drugiego typu bólu, a przy objawach typowo korzeniowych jest dodatkiem do leczenia, a nie główną metodą.
Jak przygotować się do masażu, żeby był bezpieczny przy dyskopatii?
Przed pierwszą wizytą zbierz informacje o swoim stanie: opisz charakter bólu, co go nasila, czy występuje promieniowanie, drętwienia, osłabienie siły. Jeśli masz wyniki badań (rezonans, RTG, opis konsultacji lekarskiej), zabierz je ze sobą – to ułatwia terapeucie decyzję, jak pracować.
W trakcie zabiegu jasno sygnalizuj, jeśli ból „ucieka” do nogi lub ręki, pojawia się drętwienie czy nagłe nasilenie dolegliwości. Prawidłowa reakcja terapeuty to zmiana techniki lub rezygnacja z pracy w danym miejscu, a nie „dociskanie, żeby puściło”. Dobrze jest też ustalić plan na czas po masażu: krótkie spacery, unikanie długiego siedzenia i kilka prostych pozycji odciążających kręgosłup.
Kluczowe Wnioski
- Masaż przy dyskopatii ma sens głównie jako sposób na zmniejszenie bólu mięśniowo-powięziowego i napięcia ochronnego wokół chorego segmentu, a nie jako metoda „naprawy” samego krążka międzykręgowego.
- Efekt i bezpieczeństwo masażu zależą od etapu dyskopatii i typu objawów: przy miejscowym bólu i sztywności zakres technik może być większy, przy silnej rwie i objawach neurologicznych podejście musi być znacznie ostrożniejsze.
- Masaż nie jest w stanie mechanicznie „wcisnąć dysku na miejsce”, skleić pękniętego pierścienia włóknistego ani usunąć przepukliny – krążek leży zbyt głęboko, a zmiany cofają się (jeśli w ogóle) poprzez długotrwałe procesy biologiczne, nie poprzez ucisk z zewnątrz.
- Ból przy dyskopatii może pochodzić z różnych struktur: samego krążka, uciśniętego korzenia nerwowego, przeciążonych mięśni i powięzi lub stawów międzywyrostkowych; dobór technik masażu powinien wynikać z tego, co faktycznie jest głównym źródłem dolegliwości.
- Objawy promieniujące (rwa kulszowa, barkowa), drętwienia i osłabienie siły mięśniowej są sygnałem, że priorytetem jest konsultacja u neurologa lub ortopedy; masaż w takiej sytuacji może pełnić jedynie rolę uzupełniającą i musi być dokładnie zaplanowany.
Bibliografia
- Intervertebral disc degeneration: current understanding and future directions. The Lancet (2009) – Patofizjologia dyskopatii, etapy degeneracji krążka
- Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain. American College of Physicians (2017) – Zalecenia dot. leczenia bólu krzyża, miejsce terapii manualnych
- Low Back Pain and Sciatica in Over 16s: Assessment and Management (NG59). National Institute for Health and Care Excellence (2016) – Wytyczne diagnostyki i leczenia rwy i bólu krzyża